Por Ulisses Dayube
A prótese tipo Protocolo de Brånemark, concebida a partir do conceito de reabilitação oral total sobre implantes osseointegrados, é uma solução consagrada e amplamente validada cientificamente para o tratamento de pacientes desdentados totais. Essa modalidade de prótese fixa, geralmente parafusada sobre quatro a seis implantes, permite a reabilitação funcional e estética da arcada com estabilidade e conforto superiores aos das próteses convencionais removíveis¹,². As principais vantagens dessa abordagem incluem a ausência de mobilidade da prótese, que melhora a mastigação e a fonética; a preservação do rebordo alveolar pela estimulação funcional dos implantes; além da melhora significativa na autoestima e qualidade de vida dos pacientes³,⁴.
Estudos longitudinais demonstram elevadas taxas de sobrevivência dos implantes e das próteses Protocolo, mesmo após dez anos de acompanhamento⁵. Por outro lado, existem desvantagens. A reabilitação com prótese Protocolo exige condições anatômicas favoráveis ou procedimentos prévios de enxertia, maior complexidade clínica e laboratorial, além de um investimento financeiro mais elevado. Complicações protéticas como fraturas da resina acrílica, afrouxamento de parafusos e dificuldade de higienização também são descritas⁶,⁷. A evolução da tecnologia digital tem transformado os fluxos clínicos na Implantodontia, permitindo a substituição de etapas analógicas por procedimentos digitalizados, como o escaneamento intraoral, CAD/CAM para desenho de estruturas e impressão 3D de modelos ou provisórios. O fluxo digital proporciona maior precisão, redução de tempo clínico e conforto ao paciente, eliminando moldagens com materiais convencionais⁸,⁹.
Entretanto, o fluxo convencional ainda é amplamente utilizado e indicado, especialmente em casos com complexidade anatômica, limitações tecnológicas locais ou para profissionais que desejam maior controle em cada etapa. Moldagens com silicone de adição, prova de planos de cera e montagem de dentes em cera permitem ajustes precisos e validação estética e funcional detalhadas antes da finalização da prótese¹⁰,¹¹. Portanto, ambos os fluxos — convencional e digital — são válidos, seguros e eficazes. A escolha do protocolo deve ser baseada na experiência do profissional, na disponibilidade tecnológica e nas necessidades do paciente. Este artigo se propõe a detalhar o passo a passo do fluxo convencional em seis consultas clínico-laboratoriais, destacando os principais pontos de atenção e os fundamentos técnicos para a previsibilidade do tratamento.
Consulta 1 – Moldagem com transferentes de colher aberta e barra metálica
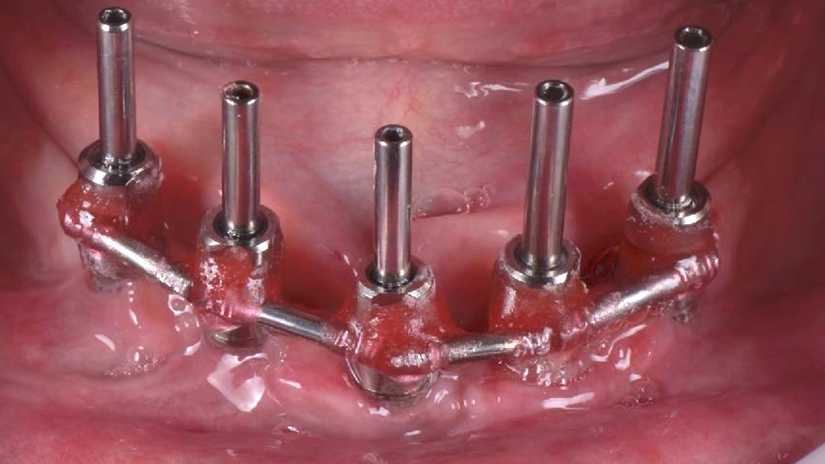
Nesta etapa inicial realiza-se a moldagem dos implantes com transferentes de moldeira aberta unidos rigidamente, geralmente com resina pattern com uma barra metálica personalizada ou fios metálicos (Figura 1). Essa união tem como objetivo reduzir a distorção dimensional durante a moldagem, conferindo maior fidelidade na transferência da posição tridimensional dos implantes para o modelo de trabalho¹,²,³.
Segundo Papaspyridakos et al.¹, a acurácia da moldagem está diretamente relacionada à rigidez do splint e à técnica utilizada. A barra metálica reduz a movimentação dos transferentes durante a moldagem, garantindo uma melhor adaptação da futura estrutura metálica. Neste caso, foi utilizado brocas diamantadas velhas, cortadas para união dos transferentes de moldeira aberta. Após a união dos transferentes, é realizada a moldagem com silicone de adição ou condensação numa moldeira aberta.
Consulta 2 – Prova das placas base e ajuste dos planos de cera
Com os modelos de trabalho confeccionados a partir da moldagem, procede-se à confecção de bases de prova em acrílico com planos de cera (Figura 2). O objetivo dessa consulta é obter os registros intermaxilares e definir parâmetros estéticos e funcionais, como linha do sorriso, plano oclusal, dimensão vertical de oclusão (DVO) e relação cêntrica⁴,⁵.
O plano de cera deve ser ajustado com o auxílio de guias estéticas faciais, como a linha interpupilar e a linha do sorriso. A verificação da DVO pode ser feita por meio da relação entre a dimensão vertical de repouso e a de oclusão, além da avaliação fonética com fonemas sibilantes (como “S”) e observação da postura mandibular em repouso⁶,⁷.
Consulta 3 – Prova dos dentes
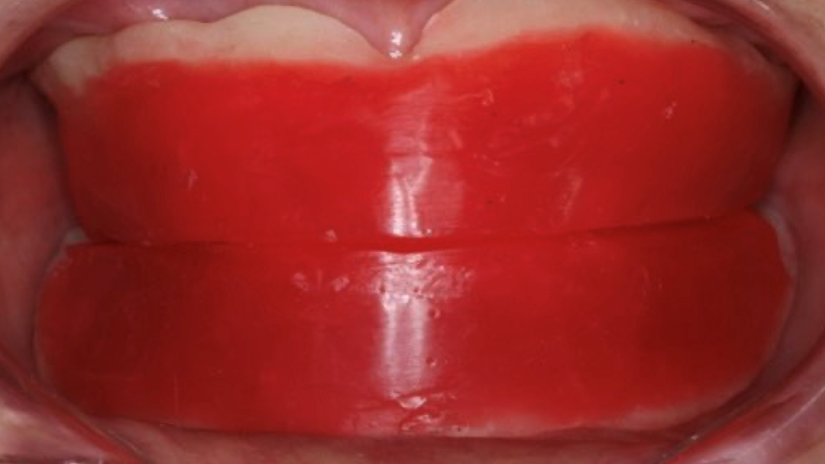
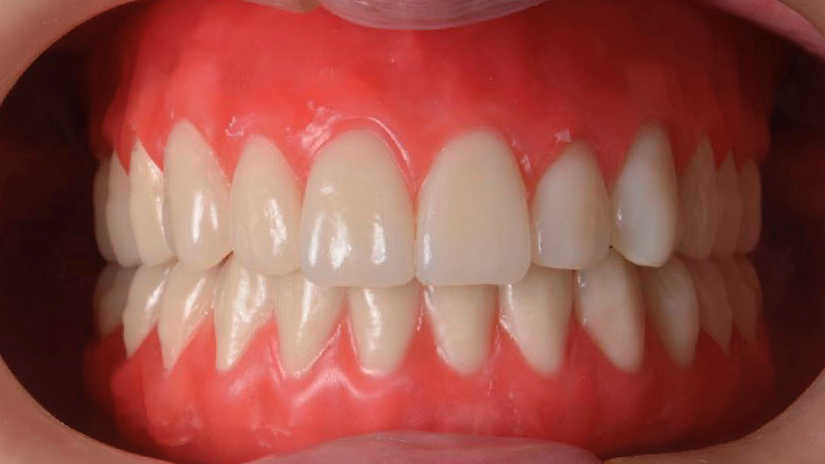
Nesta etapa, os dentes artificiais montados sobre os planos de cera são provados em boca (Figura 3). Avalia-se a estética do sorriso, a exposição dos dentes em repouso e, durante o sorriso, a fonética (com fonemas “F”, “V”, “S” e “Z”) e a oclusão funcional. Também é importante observar o suporte labial e o perfil facial⁸,⁹.
Caso sejam necessários ajustes, os dentes podem ser reposicionados. A prova deve ser realizada com o paciente sentado em posição vertical, e fotos extra e intraorais devem ser registradas para posterior análise.
Consulta 4 – Prova da barra metálica
A confecção da barra metálica somente deve ocorrer após a aprovação da montagem dentária, pois somente assim teremos a informação precisa do espaço protético. A barra é usinada ou fundida de acordo com o desenho protético planejado. A prova intraoral (Figura 4) visa confirmar a passividade da estrutura sobre os implantes, evitando tensões que possam comprometer a osseointegração e causar falhas mecânicas¹⁰,¹¹.
Para isso, é utilizado o teste do parafuso unilateral: insere-se apenas um parafuso no implante mais distal de um lado e verifica-se a adaptação passiva do lado oposto. Se houver levantamento ou deslocamento, é necessária intervenção. Caso a barra esteja desadaptada ao modelo de gesso, não deve sequer ser testada em boca. Se estiver adaptada ao modelo, mas desadaptada em boca, há indicação de falha na moldagem. As alternativas são nova moldagem ou corte e soldagem da barra com brasagem ou laser¹²,¹³.
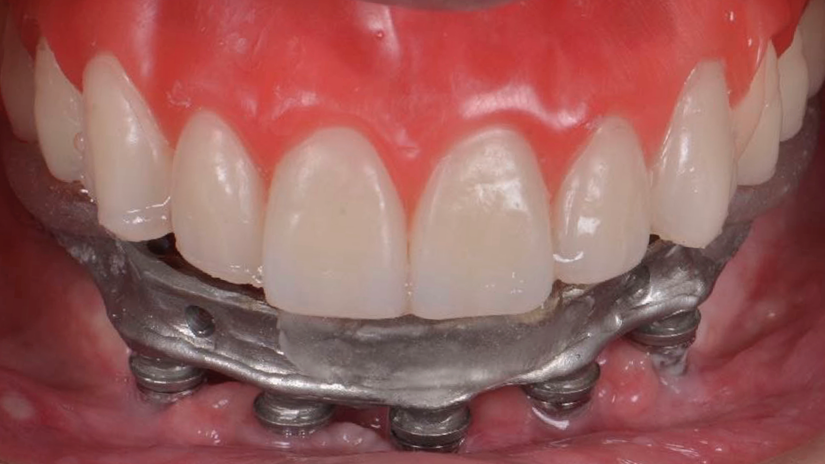
Consulta 5 – Prova dos dentes na barra metálica
Nesta etapa, os dentes artificiais são montados sobre a barra metálica e provados em boca. Essa prova combina aspectos funcionais e estéticos: confere-se a oclusão, a fonética, a relação maxilomandibular, o suporte labial e a harmonia do sorriso (Figura 5). Pequenos ajustes ainda podem ser realizados antes da acrilização final. Fotografias e aprovação do paciente são essenciais antes da finalização do caso.
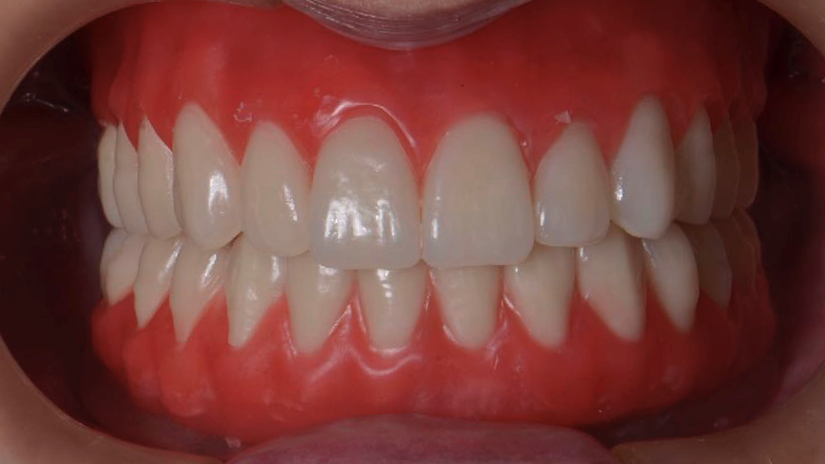
Consulta 6 – Instalação da prótese final acrilizada
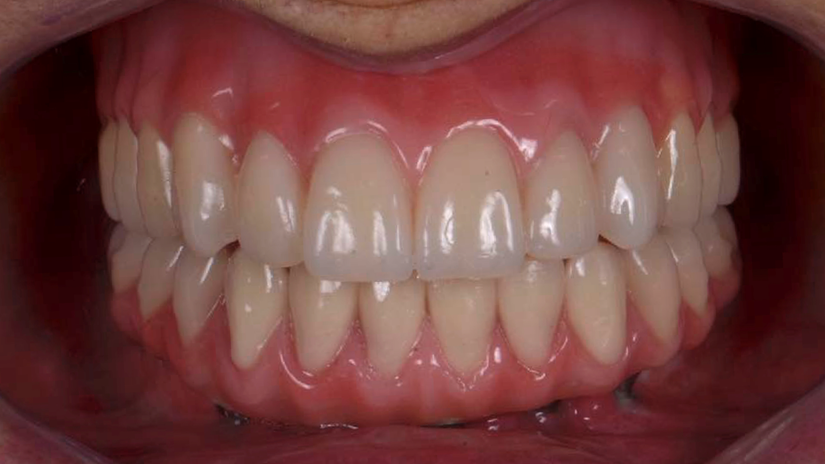
A prótese final acrilizada sobre a barra é instalada (Figura 6) com torque adequado dos parafusos protéticos, geralmente entre 10 e 15 Ncm. Após a instalação, realiza-se o ajuste oclusal com papel carbono e articulador semi-ajustável. A oclusão ideal é em guia canina com desoclusão posterior, ou em grupo funcional, dependendo do perfil do paciente¹⁴,¹⁵. Recomenda-se também orientação sobre higienização e manutenção periódica da prótese.
REFERÊNCIAS BIBLIOGRÁFICAS
1- Papaspyridakos, P., et al. (2014). Accuracy of implant impressions for partially and completely edentulous patients: a systematic review. Int J Oral Maxillofac Implants, 29(4), 836–845.
2- Assunção, W. G., et al. (2010). Comparison of impression techniques and materials for implant-supported prostheses. J Prosthodont, 19(2), 108–113.
3- Boscato, N., et al. (2011). Effect of splinting material on the accuracy of implant impression. Implant Dent, 20(4), 336–340.
4- Gross, M. D., et al. (2017). The importance of recording interocclusal records in edentulous patients. J Prosthet Dent, 118(1), 10–15.
5- Bidra, A. S., et al. (2013). Clinical outcomes of full arch fixed implant prostheses. J Prosthodont, 22(2), 94–100.
6- Carr, A. B., & Brown, D. T. (2015). McCracken’s Removable Partial Prosthodontics. Elsevier.
7- Sadowsky, S. J. (2007). Occlusal considerations for implant-supported prostheses. J Prosthet Dent, 97(6), 364–375.
8- Tan, K. B., et al. (2012). Clinical evaluation of passive fit in implant-supported prostheses. Clin Oral Implants Res, 23(10), 1123–1129.
9- Vigolo, P., et al. (2004). Clinical evaluation of implant-supported fixed prostheses. J Periodontol, 75(3), 482–487.
10- Wee, A. G., et al. (2013). Techniques to correct misfit of implant frameworks. J Prosthodont, 22(6), 481–486.
11- Del’Acqua, M. A., et al. (2010). Comparison of impression techniques. J Oral Sci, 52(2), 263–267.
12- Assunção, W. G., et al. (2008). Splinted versus non-splinted impression techniques. J Oral Rehabil, 35(10), 748–753.
13- Cabral, L. M., & Guedes, C. G. (2007). Comparative analysis of different impression techniques. Implant Dent, 16(2), 187–194.
14- Patil, P. G., et al. (2016). Laboratory procedures in fixed prosthodontics. J Indian Prosthodont Soc, 16(2), 110–115.
15- Misch, C. E. (2020). Dental Implant Prosthetics (2nd ed.). Mosby.
Outros artigos para leitura:





